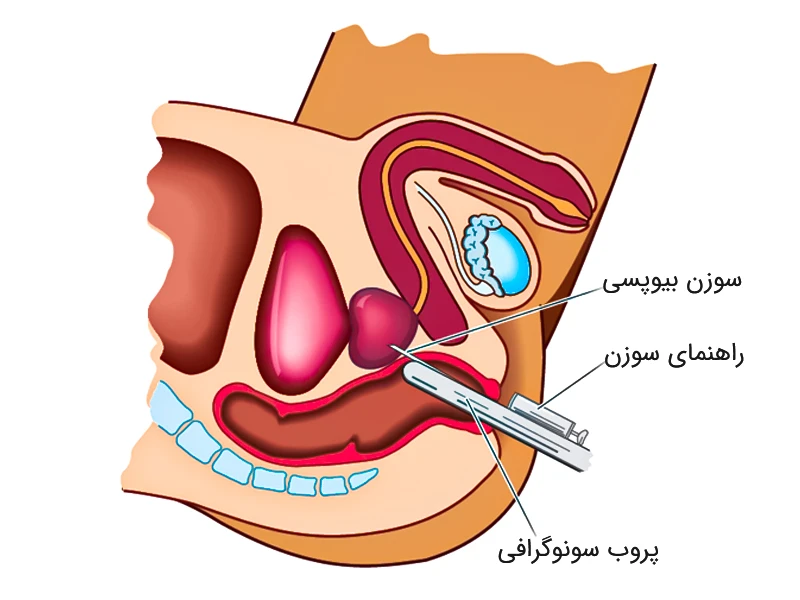
بیوپسی پروستات چیست؟ روش های نوین نمونه برداری از پروستات
در این مقاله جامع، با جدید ترین نحوهی نمونه برداری از پروستات آشنا میشوید و اطلاعات جدیدی از روشها و نکات مهم در این زمینه کسب کنید.

- مزیت ها و معایب نمونه برداری چیست؟
- بیوپسی یا نمونه برداری از پروستات
- نمونه برداری هدایت شده با سونوگرافی ترانس رکتال (TRUS) چیست؟
- نمونه برداری ترانس پرینئال چیست؟
- عوارض جانبی نمونه برداری چیست؟
- نتایج نمونه برداری چه چیزی را نشان می دهند؟
- احتمال گسترش سرطان پروستات چقدر است؟
- نمره گلیسون یا گروه درجه به چه معناست؟
- نوع سرطان پروستات
- عدم مشاهده هیچ گونه سلول سرطانی
- نتایج نمونه برداری چه موارد دیگری را نشان می دهند؟
به منظور انتخاب بهترین درمان سرطان پروستات، به بیوپسی یا نمونه برداری از پروستات نیاز می باشد. در این روش، دو نوع اصلی برای نمونه برداری وجود دارد. اولین روش نمونه برداری، TRUS است که همان سونوگرافی از طریق مقعد است و دومین روش نمونه برداری، ترانسپرینئال است که از طریق برش کوچکی در منطقه پرینه انجام میشود. فرایند نمونه برداری و نتایج حاصل از آن، برای تشخیص مرحله سرطان و تعیین روش درمان بسیار اهمیت دارد. گامهای بعدی پس از نمونه برداری بستگی به وجود یا عدم وجود سلولهای سرطانی در نمونه دارد.
بیوپسی چیست؟ (نمونه برداری از پروستات)
دو روش اصلی برای بیوپسی یا نمونه برداری از پروستات وجود دارد:
- نمونه برداری هدایت شده با سونوگرافی ترانسرکتال (TRUS): در این روش، با استفاده از سونوگرافی ترانسرکتال، به کمک روش های تصویربرداری، سوزنی برای برداشت نمونه از بافت پروستات وارد پروستات میشود.
- نمونه برداری ترانسپرینئال: در این روش، با استفاده از برش کوچکی در منطقه پرینه، نمونههایی از بافت پروستات برداشت میشود.
قبل از انجام نمونه برداری، میتوانید با پزشک یا پرستار خود درباره انجام نمونه برداری هدایت شده با سونوگرافی ترانسرکتال یا نمونه برداری ترانسپرینئال صحبت کنید تا روش مناسب برای شما را تعیین کنند.
همچنین، در بسیاری از بیمارستانها، قبل از انجام نمونه برداری، از یک نوع امآرآی به نام امآرآی چندپارامتری (mpMRI) استفاده میشود. این امآرآی قبل از نمونه برداری انجام میشود و به منظور تشخیص دقیق تر سرطان پروستات استفاده میشود. با این حال، در برخی بیمارستانها، نمونه برداری پروستات ابتدا انجام میشود و سپس در صورت لزوم، امآرآی انجام میشود.
مزیت ها و معایب نمونه برداری چیست؟
پیش از تصمیمگیری درباره انجام بیوپسی یا نمونه برداری از پروستات، بهتر است با پزشک یا پرستار تخصصی خود درباره مزایا و معایب این روش صحبت کنید. این بحث میتواند به شما کمک کند تا دغدغهها و نگرانیهای خود را در مورد این روش رفع کنید.
مزایا:
- بیوپسی یا نمونه برداری از پروستات، تنها روش قطعی برای تشخیص سرطان درون پروستات است.
- این روش، به تعیین میزان تهاجمی بودن سلول های سرطان و احتمال گسترش آن به قسمتهای دیگر بسیار کمک می کند.
- با استفاده از نمونه برداری، میتوان سرطانی که رشد سریعتری دارد را در مراحل ابتدایی شناسایی کرد؛ درمان زودهنگام در این مراحل، از گسترش سرطان به سایر اجزای بدن جلوگیری میکند.
- در صورت تشخیص سرطان پروستات، نمونه برداری به پزشک یا پرستار کمک میکند تا گزینههای درمانی مناسب را برای بیمار تعیین کنند.
معایب:
- نمونه برداری تنها در نمونههای برداشت شده، وجود سرطان را بررسی میکند و ممکن است سرطان در سلولهای دیگری نیز وجود داشته باشد که مشاهده نشود.
- انجام نمونه برداری ممکن است باعث تشخیص سرطانی غیرتهاجمی یا با رشد آهسته شود که هیچگونه علائم یا مشکلاتی را در طول زندگی برای فرد ایجاد نمیکند. در این حالت، باید درباره انجام درمان و یا نظارت بر روند سرطان تصمیمگیری شود. انجام درمان ممکن است عوارض جانبی داشته باشد که میتواند زندگی را برای فرد دشوار کند. از طرفی، نظارت بر روند سرطان به جای درمان، ممکن است نگرانی در فرد ایجاد کند.
- بیوپسی یا نمونه برداری از پروستات، عوارض جانبی و خطراتی از جمله خطر ابتلا به عفونت جدی را به همراه دارد. همچنین، در صورت استفاده از داروهای رقیق کننده خون، باید قبل از انجام نمونه برداری، مصرف آنها را متوقف کنید، زیرا ممکن است باعث غیر قابل کنترل شدن خونریزی شود.
بیوپسی یا نمونه برداری از پروستات
انتخاب روش مناسب برای نمونه برداری پروستات
پیش از انجام بیوپسی یا نمونه برداری از پروستات، ممکن است پزشک یا پرستار، آنتی بیوتیک در قالب قرص یا تزریق تجویز کنند تا از بروز عفونت جلوگیری شود. همچنین، پس از انجام نمونه برداری، ممکن است قرص آنتی بیوتیک برای مصرف در خانه تجویز شود. برای بهترین اثربخشی داروها، حتماً باید دورۀ مصرف آن ها به طور کامل طی شود.
پزشک، پرستار یا رادیولوژیست میتوانند نمونه برداری را انجام دهند و این فرآیند به دو شکل اصلی انجام می شود:
- نمونه برداری هدایت شده با سونوگرافی ترانس رکتال. در این روش، سوزن از طریق دیواره مقعد وارد میشود.
- نمونه برداری ترانس پرینئال. در این روش، سوزن از طریق پوست بین بیضه ها و مقعد (پرینئوم) وارد میشود.
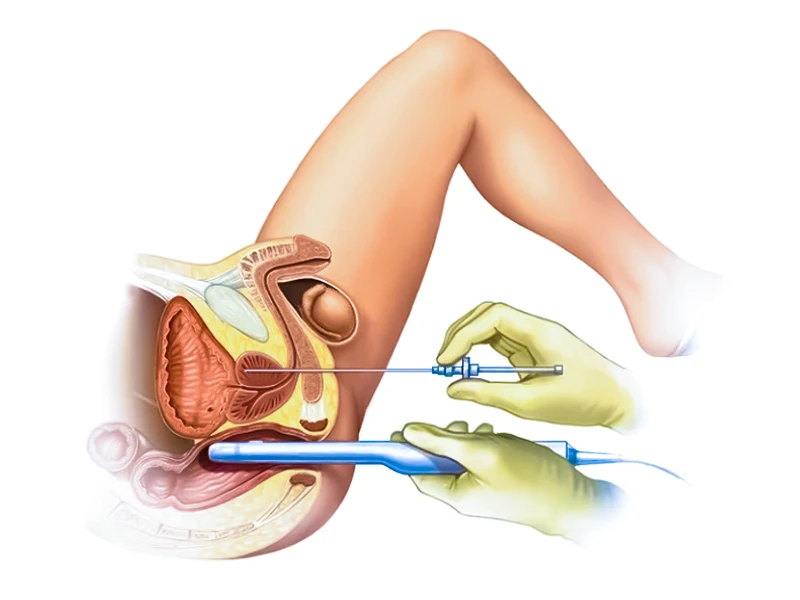
نمونه برداری هدایت شده با سونوگرافی ترانس رکتال (TRUS) چیست؟
این نوع نمونه برداری، رایجترین روش برای بیوپسی یا نمونه برداری از پروستات است. پزشک یا پرستار با استفاده از یک سوزن کوچک، نمونههای کوچک از بافت پروستات را برمی دارد.
برای انجام نمونه برداری، بیمار باید بر روی تخت آزمایش دراز کشیده و زانوها را داخل شکم وارد کند. پزشک یا پرستار پروب اولتراسوند را وارد مقعد میکنند. پروب اولتراسوند، پروستات را اسکن میکند و تصویری از آن روی صفحه نمایش نمایان میشود. پزشک یا پرستار با استفاده از این تصویر، محل نمونه برداری سلولی را مشخص میکنند. در صورتی که تصویربرداری امآرآی انجام شده باشد، پزشک یا پرستار برای تعیین مکانهای برداشت سلولهای نمونه از آن تصویر نیز کمک می گیرد.
برای بیوپسی یا نمونه برداری از پروستات و بی حس کردن ناحیه اطراف آن همچین کاهش ناراحتی ایجاد شده، ابتدا ماده بی حسی موضعی به بیمار تزریق می شود. در ادامه پزشک یا پرستار سوزنی را در مجاورت پروب به داخل مقعد فرو می کند و آن را از طریق دیواره مقعد به داخل پروستات وارد می کنند. آنها معمولا 10 تا 12 نمونه بافت کوچک از قسمت های مختلف پروستات برمی دارند. اما اگر از تصویرهای ام آر آی برای هدایت سوزن استفاده کنند، نمونه های کمتری برداشته خواهد شد.
نمونه برداری 5 تا 10 دقیقه طول می کشد. بعد از آن پزشک از بیمار می خواهد تا زمان دفع ادرار در مرکز درمانی بماند. زیرا بیوپسی یا نمونه برداری از پروستات باعث تورم آن می شود؛ بنابراین پزشک پیش از بازگشت به منزل باید از عدم ایجاد مشکل در دفع ادرار، مطمئن شود.
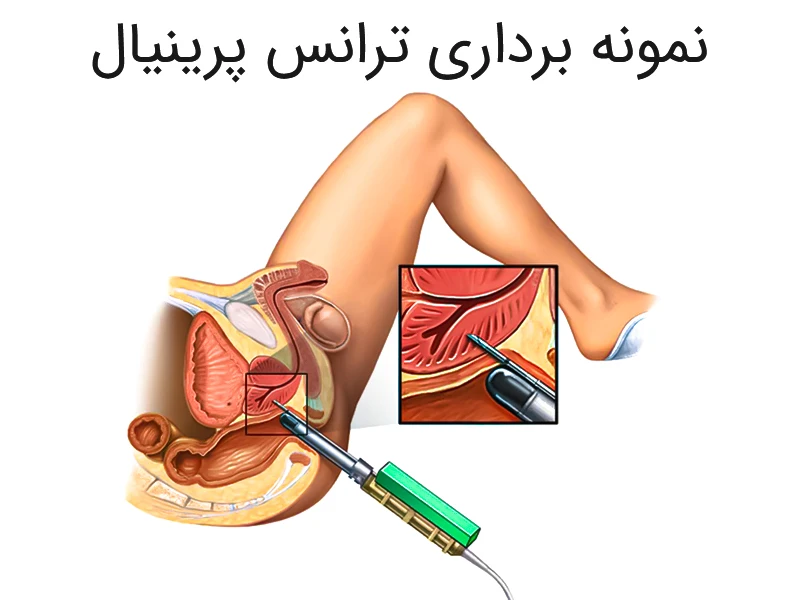
نمونه برداری ترانس پرینئال چیست؟
نمونه برداری ترانس پرینئال معمولاً با بیهوشی عمومی انجام می شود بنابراین بیمار در طول نمونه برداری پروستات بیهوش خواهد بود و چیزی احساس نخواهد کرد. بیهوشی عمومی می تواند عوارض جانبی ایجاد کند که پیش از انجام نمونه برداری باید توسط پزشک یا پرستار توضیح داده شوند. برخی بیمارستان ها در حال حاضر برای انجام نمونه برداری ترانس پرینئال از بی حسی موضعی که تنها پروستات و ناحیه اطراف آن را بی حس می کند، و یا از بی حسی نخاعی (اپیدورال) که حواس قسمت پایینی بدن را برای مدتی از بین می برد، استفاده می کنند.
سونوگرافی ترانس رکتال و نمونه برداری الگویی
نمونه برداری ترانس پرینیال معمولا 20 تا 40 دقیقه طول می کشد. درصورتی که از بیهوشی عمومی استفاده شود، پیش از بازگشت به منزل، بیمار باید چند ساعت را برای ریکاوری از بیهوشی در بیمارستان بماند. همچنین برای بازگشت به منزل نیاز به همراه خواهد داشت. معمولاً پزشک از بیمار خواهد خواست که تا زمان دفع ادرار در بیمارستان بماند.
عوارض جانبی نمونه برداری چیست؟
نمونه برداری پروستات ممکن است با عوارض جانبی همراه باشد که هر فرد را به شکل متفاوتی تحت تأثیر قرار می دهد. ممکن است تمام این عوارض جانبی در یک فرد ظاهر نشوند. این عوارض جانبی می تواند شامل درد، خونریزی یا عفونت شدید باشد. اگر هر یک از این علائم را تجربه می کنید، به پزشک خود مراجعه کنید.
درد یا احساس ناراحتی
برخی مردان تا چند روز بعد از نمونه برداری هدایت شده با سونوگرافی ترانس رکتال در مقعد خود احساس درد یا ناراحتی می کنند. برخی در ناحیه پایینی آلت تناسلی یا بخش پایینی شکم درد عمیق و مداومی را احساس می کنند. در صورت انجام نمونه برداری ترانس پرینئال ممکن است چند روز بعد در ناحیه فرو کردن سوزن ها کبودی و ناراحتی نیز مشاهده شود.
بهتر است برای انجام رابطه جنسی تا دو هفته و یا تا زمان برطرف شدن درد و ناراحتی ناشی از نمونه برداری صبر کرد. برای کسب اطلاعات بیشتر با پزشک یا پرستار خود صحبت کنید.
نمونه برداری برای برخی افراد می تواند دردناک باشد؛ در حالی که برخی دیگر ناراحتی کمی را احساس می کنند. پزشک یا پرستار برای کاهش درد ممکن است مصرف داروهای مسکن مانند استامینوفن را تجویز کند.
در صورت بروز درد یا ناراحتی مداوم، با پزشک معالج یا پرستار خود صحبت نمایید.
خونریزی کوتاه مدت
مشاهده مقادیر کمی از خون در ادرار یا مدفوع تقریبا تا 2 هفته پس از انجام نمونه برداری طبیعی است. تا چند ماه ممکن است در مایع منی نیز خون به رنگ قرمز یا قهوه ای تیره دیده شود. این علائم طبیعی است و بهبود خواهند یافت. در صورت تداوم یا تشدید خونریزی، باید فورا به پزشک مراجعه کرد.
تعداد کمی از افراد (کمتر از 1 در 100) که تحت نمونه برداری هدایت شده با سونوگرافی ترانس رکتال قرار می گیرند با خونریزی شدیدی در ادرار یا مقعد مواجه می شوند. همچنین این خونریزی در برخی موارد نادر در نمونه برداری ترانس پرینئال نیز می تواند ایجاد شود.
در صورت شدید بودن خونریزی و یا دفع لخته های زیاد، لازم است فورا با پزشک یا پرستار خود تماس بگیرید و یا به بخش اورژانس مراجعه کنید.
عفونت
برخی افراد پس از انجام نمونه برداری به عفونت مبتلا می شوند. بروز عفونت پس از انجام نمونه برداری هدایت شده با سونوگرافی ترانس رکتال شایع تر از نمونه برداری ترانس پرینئال است. برای پیشگیری از بروز عفونت، لازم است آنتی بیوتیک ها طبق تجویز پزشک مصرف شوند.
با این حال، حتی در صورت مصرف آنتی بیوتیک ها هم احتمال ابتلا به عفونت وجود دارد.
علائم عفونت ادراری شامل موارد زیر هستند:
- احساس درد یا احساس سوزش در هنگام دفع ادرار
- رنگ تیره با بویی تند ادرار
- تکرر ادرار
- احساس درد در قسمت پایینی شکم
در صورت بروز هر یک از این علائم فورا با پزشک یا پرستار خود تماس بگیرید.
از هر 100 بیماری که تحت نمونه برداری هدایت شده با سونوگرافی ترانس رکتال قرار می گیرند 3 نفر (3 درصد) با عفونت شدید مواجه می شوند و باید به بیمارستان مراجعه کنند. درصورتی که عفونت به داخل خون راه یابند، می تواند باعث ایجاد عوارض جدی شود. به این عارضه سپسیس می گویند که علائم آن شامل موارد زیر است:
- تب بالا
- احساس سرما و لرز
- ضربان قلب تند
- احساس گیجی یا اختلالات رفتاری
در صورت بروز علائم سپسیس، به سرعت به نزدیکترین مرکز درمانی مراجعه شود.
احتباس حاد ادرار
تعداد محدودی از افراد، به طور ناگهانی با درد در هنگام ادرار مواجه می شوند. به این عارضه احتباس حاد ادرار گفته می شود که به دلیل تورم پروستات در نتیجه انجام نمونه برداری ایجاد می شود. احتمال ابتلا به احتباس حاد ادرار درصورت انجام نمونه برداری الگویی افزایش خواهد یافت. زیرا در این روش تعداد نمونه های بیشتری برداشته می شود و بنابراین تورم بیشتری نیز ایجاد خواهد شد.
پزشک پس از انجام نمونه برداری و پیش از بازگشت بیمار به منزل، از عدم ایجاد اختلال در دفع ادرار بیمار مطمئن خواهد شد. درصورت بروز مشکل در دفع ادرار، باید تا چند روز در منزل از کاتتر استفاده شود. کاتتر، لوله نازکی است که به داخل مثانه فرستاده می شود تا ادرار را از بدن خارج کند.
در صورت ابتلا به احتباس حاد ادرار فورا با پزشک یا پرستار تماس بگیرید و یا به اورژانس مراجعه کنید. ممکن است تا چند روز نیاز به استفاده از کاتتر باشد.
مشکلات جنسی
پس از نمونه برداری، امکان برقراری رابطه جنسی وجود دارد. در صورتی که در مایع منی، خون مشاهده شد، باید تا زمان متوقف شدن خونریزی از کاندوم استفاده شود.
تعداد محدودی از افراد پس از انجام نمونه برداری، در ایجاد یا حفظ نعوظ دچار مشکل می شوند (اختلال نعوظ). این عارضه می تواند در اثر آسیب عصب های کنترل کننده نعوظ در حین نمونه برداری ایجاد شود. باید توجه داشت که اختلال نعوظ پس از نمونه برداری خیلی شایع نیست و با گذشت زمان و معمولا طی دوماه بهبود می یابد. در صورتی که در این باره نگران هستید می توانید با پزشک یا پرستار خود صحبت کنید.
نتایج نمونه برداری چه چیزی را نشان می دهند؟
نمونه های برداشته شده در زیر میکروسکوپ، از نظر وجود هر نوع سلول سرطانی مورد بررسی قرار می گیرند. گزارش پاتولوژی به همراه نتایج آن برای پزشک معالج ارسال می شوند. نتایج نمونه برداری، وجود هر نوع سرطانی را مشخص می کنند. همچنین نشان می دهند که چه تعداد از نمونه ها، درگیر سرطان بوده و در هر نمونه چه مقدار سلول سرطانی وجود داشته است.
دریافت نتایج نمونه برداری دو هفته طول می کشد. درباره زمان دریافت آن با پزشک یا پرستار خود صحبت کنید. یک نسخه کپی از گزارش پاتولوژی برای بیمار نیز ارسال می شود. در صورت داشتن هرگونه سوال درباره اطلاعات مربوط به آزمایش ها، با پزشک خود صحبت کنید. داشتن کپی از این مدارک به بیمار کمک می کند تا آزمایش ها و گفتگوهای مختلفی که انجام شده را به یاد بیاورد.
مشاهده سلول سرطانی در نمونه ها
در صورتی که در نمونه های برداشته شده، سرطان مشاهده شود احتمالا شوک بزرگی برای فرد خواهد بود و می تواند باعث فراموش کردن تمام مطالب گفته شده توسط پزشک یا پرستار شود. بهتر است همراه با یکی از اعضای خانواده یا دوستان خود برای گرفتن نتیجه نمونه برداری، مراجعه کنید. همچنین می توانید از آنها بخواهید تا نکات مهم را در حین ویزیت یادداشت کنند.
می توانید در صورت موافقت پزشک، جلسه ویزیت را ضبط کنید. اگر قصد ضبط کردن جلسه را دارید به پزشک یا پرستار خود اطلاع دهید زیرا ممکن است همه با این موضوع راحت نباشد.
احتمال گسترش سرطان پروستات چقدر است؟
نتایج نمونه برداری نشان می دهند که سرطان تاچه حد تهاجمی است و یا به عبارت دیگر احتمال گسترش آن به خارج از پروستات چقدر است. به این احتمال، شاخص نمره یا درجه گلیسون، یا گروه گرید گفته می شود.
درجه گلیسون
هنگامی که سلول های نمونه برداری زیر میکروسکوپ مورد بررسی قرار می گیرند، بر اساس سرعت رشد احتمالی آنها، الگوهای مختلفی خواهند داشت. به این الگو، عددی از یک تا پنج داده می شود که درجه گلیسون نامیده می شود. درجه یک و دو در گزارش های پاتولوژی بیان نمی شوند زیرا مشابه سلول های طبیعی هستند. در صورت ابتلا به سرطان پروستات، درجه گلیسون 3، 4، و 5 خواهد بود. هر چه درجه بالاتر باشد، احتمال گسترش سرطان به خارج از پروستات نیز بیشتر است.
نمره گلیسون
ممکن است در نمونه های برداشته شده بیش از یک درجه سرطانی مشخص شود. نمره گلیسون کل از جمع کردن دو درجۀ گلیسون به دست می آید. اولین عدد، درجۀ بیشترین تعداد در تمام نمونه ها می باشد؛ و دومین عدد، بالاترین درجه از موارد باقی مانده خواهد بود. هنگامی که این دو درجه با هم جمع می شوند مقدار نهایی را نمره گلیسون می گویند.
نمره گلیسون = درجۀ بیشترین تعداد + بالاترین درجه باقی مانده
برای مثال اگر نمونه های برداشته شده موارد زیر را نشان دهند:
- بیشترین سرطان مشاهده شده در درجه 3 است
- بالاترین درجه سلول های سرطانی باقی مانده 4 است
بنابراین
- نمره گلیسون 7 (3+ 4) است.
در صورتی که نمره گلیسون از دو درجه گلیسون یکسان همچون 3+3 به دست آید، به این معنی خواهد بود که هیچ درجه گلیسون دیگری در نمونه ها مشاهده نشده است. در صورت ابتلا به سرطان پروستات، نمره گلیسون بیمار بین 6 (3+3) و 10 (5+5) خواهد بود.
گروه درجه
پزشک ممکن است درباره گروه درجه نیز با بیمار صحبت کند که سیستم جدیدی برای نشان دادن میزان تهاجمی بودن احتمالی سرطان پروستات است. گروه درجه می تواند عددی بین 1 و 5 باشد.
نمره گلیسون یا گروه درجه به چه معناست؟
هر چه نمره گلیسون یا گروه درجه بالاتر باشد، سرطان تهاجمی تر است و احتمال رشد و گسترش آن نیز بیشتر خواهد بود. در ادامه، نمره های گلیسون و گروه های درجه مختلفی که بعد از نمونه برداری پروستات تعیین می شوند ذکر شده است. این موارد، تنها به منظور راهنمایی ذکر شده اند و پزشک یا پرستار درباره معنی این نتایج به بیمار توضیحات کامل تری را ارائه خواهند کرد.
- نمره گلیسون 6 (3+3)
تمام سلول های سرطانی یافته شده در نمونه برداری، رشدی ندارند و اگر هم رشدی داشته باشند، با سرعت بسیار آهسته ای خواهد بود. - نمره گلیسون 7 (3+4)
بیشتر سلول های سرطانی یافته شده در نمونه برداری، اگر رشدی داشته باشند رشد بسیار آهسته ای خواهند داشت. برخی سلول های سرطانی نیز یافت می شوند که میزان رشد متوسطی دارند (گروه درجه 2). - نمره گلیسون 7 (4+3)
به نظر می رسد بیشتر سلول های سرطانی یافت شده در نمونه برداری، رشدی با سرعت متوسط دارند. همچنین برخی سلول های سرطانی با رشد آهسته نیز وجود دارند (گروه درجه 3). - نمره گلیسون 8 (3+5)
بیشتر سلول های سرطانی یافت شده در نمونه برداری، رشد آهسته ای دارند ولی برخی دیگر از سلول های سرطانی، رشد سریعی دارند (گروه درجه 4). - نمره گلیسون 8 (4+4)
تمام سلول های سرطانی موجود در نمونه برداری رشدی با سرعت متوسط دارند (گروه درجه 4). - نمره گلیسون 8 (5+3)
بیشتر سلول های سرطانی یافت شده در نمونه برداری رشد سریع تری دارند. برخی دیگر از سلول های سرطانی نیز رشد آهسته ای دارند (گروه درجه 4). - نمره گلیسون 9 (4+5)
بیشتر سلول های سرطانی یافت شده در نمونه برداری رشدی با سرعت متوسط دارند. برخی دیگر از سلول های سرطانی نیز رشد سریعی دارند (درجه گروه 5). - نمره گلیسون 9 (5+4)
بیشتر سلول های سرطانی یافت شده در نمونه برداری رشد سریعی دارند. برخی دیگر از سلول های سرطانی نیز رشد متوسطی دارند (گروه درجه 5). - نمره گلیسون 10 (5+5)
تمام سلول های سرطانی یافت شده در نمونه برداری رشد سریعی دارند (گروه درجه 5).
نوع سرطان پروستات
برای تعیین نوع سرطان پروستات، نتایج نمونه برداری توسط پزشک مورد بررسی قرار می گیرند. در بیشتر موارد مبتلا به سرطان پروستات، نوع سرطان آدنوکارسینوما و یا آدنوکارسینومای آسینار است. این اصطلاحات ممکن است در گزارش نمونه برداری ذکر شوند. سرطان پروستات انواع نادر دیگری نیز دارد.
عدم مشاهده هیچ گونه سلول سرطانی
نبود هیچ ردی از سرطان در سلول های نمونه برداری شده، خبری مسرت بخش است که البته تنها نشان دهنده این است که هیچ سرطانی یافت نشده و نه اینکه هیچ سرطانی وجود ندارد. در برخی موارد ممکن است سرطان وجود داشته باشد ولی در نمونه های برداشته شده مشاهده نشده باشد.
نتایج نمونه برداری چه موارد دیگری را نشان می دهند؟
در برخی موارد، نمونه برداری تغییرات دیگری را در سلول های پروستات مشخص می کند که به آنها نئوپلازی داخل اپیتلیال پروستات (PIN) یا تکثیر غیرعادی آسینار کوچک (ASAP) می گویند.
در صورت مشاهده سرطان
پزشک یا پرستار مفهوم نتایج آزمایش را برای بیمار توضیح خواهد داد. ممکن است برای بررسی گسترش سرطان به خارج از پروستات و یافتن محل گسترش آن نیاز به انجام اسکن و تصویربرداری باشد.
پزشک به همراه تیمی از متخصصان درمانی، نتایج آزمایش ها را بررسی می کنند. با توجه به نتایج، پزشک با بیمار درباره مناسبترین گزینه های درمانی برای قدم بعدی صحبت خواهد کرد.
در صورت عدم مشاهده سرطان
پزشک، دیگر نتایج آزمایش و احتمال ابتلا به سرطان پروستات را بررسی خواهد کرد؛ بنابراین می توان درباره اقدامات بعدی با پزشک صحبت کرد. در صورتی که پزشک معتقد باشد احتمال زیادی برای ابتلا به سرطان پروستات وجود دارد ولی در نتایج نمونه برداری ها چیزی مشخص نشده باشد، انجام دوباره نمونه برداری و یا ام آر آی تجویز خواهد شد.
در صورتی که پزشک احتمال ابتلا به سرطان پروستات را ضعیف بداند، نظارت منظم بر پروستات با انجام ازمایش های منظم PSA را تجویز خواهد کرد تا بروز هر نوع تغییری در آینده را بررسی کند.
بیشتر بخوانید
 نتایج بیوپسی پروستات | PIN و ASAP در سرطان پروستات چیست؟
نتایج بیوپسی پروستات | PIN و ASAP در سرطان پروستات چیست؟
PIN به معنای پروستاتی intraepithelial نئوپلاسی و ASAP به معنای تغییرات پیش سرطانی پروستات است که نتایج تست بیوپسی پروستات برای ت...

چکاپ آنلاین سرطان پروستات
از هر 8 مرد یک نفر به سرطان پروستات مبتلا می شود. این بیماری در افرادی که سابقه فردی و خانوادگی ابتلا به برخی بیماری ها را دارند، بیشتر مشاهده می شود. با پاسخ دهی به سوال های مطرح شده در بخش چکاپ سرطان پروستات، می توانید در سه دقیقه متوجه شوید که آیا لزومی دارد آزمایش PSA انجام دهید و یا اگر این آزمایش را قبلا انجام داده اید نتیجه ی آن چگونه تفسیر می شود.
چکاپ آنلاین سرطان پروستات، یکی از ابزارهای مرجع تخصصی سرطان پروستات ایران است که به شما کمک می کند تا بفهمید آیا شما در معرض خطر سرطان پروستات هستید یا خیر. با توجه به اینکه تشخیص زودرس سرطان پروستات بسیار مهم است، استفاده از این ابزار می تواند به شما کمک کند تا به موقع اقدامات لازم را انجام دهید.